魏超 胥俊越 席朝运 赵锦阳 关迺喆 汪德清
输血在急性出血患者中起着至关重要的作用,然而,有报道研究输血的并发症如肿瘤复发、术后感染和急性肺损伤等会增加患者死亡率[1-5]。此外,过量输血可能加重血液供应紧张,增加输血管理难度以及医疗卫生系统的成本[6-7]。骨科手术本身会引起大量出血,对于贫血和生理储备不足的老年患者是一种严重损伤[8]。这类患者的高发病率和死亡率可能与出血、输血及基础疾病有关,文献报道,围手术期血液成分的使用与术后发病率和死亡率相关[9-11]。因此,针对老年骨科手术的血液保护策略和输血管理成为近来研究热点[8,12-15]。本研究通过对老年骨科手术患者围术期输血影响因素分析,旨在找寻此类患者异体输血特点,为患者临床用血管理提供思路。
1 数据收集 本研究纳入患者为年龄≥60周岁的老年骨科患者,自2017年1月1日~2022年3月30日入住北京电力医院骨一科和骨二科的所有患者共648例,患者基本信息和输血相关资料来自北京电力医院输血电子系统,临床数据和检验结果采集于电子病历系统。
2 数据分析 648例患者中有50例患者因各种原因未采取手术,住院期间仅保守治疗;
其余598例患者接受了手术治疗。比较手术和保守治疗患者年龄、性别、术前(保守治疗组为拟术前)血红蛋白(Hb)、住院期间输血情况和死亡率。
根据疾病分类和手术用血特点,本研究将598例老年骨科手术患者分为腰椎间盘突出/腰椎滑脱/腰椎管狭窄(96例);
膝关节置换术/膝关节炎(37例);
颈椎病(24例);
椎体骨折/椎体结核/脊髓损伤(23例);
胸、腰椎退行性病变/脊柱侧弯(4例);
骨盆骨折/多发伤(4例);
股骨骨折/坏死(356例);
其他骨折54例(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折)八组。计算各组患者异体输血概率,同时分析各组间自体和异体血液成分输血概况。
将所有598例老年骨科手术患者根据是否输异体血液分为输血组(387例)和未输血组(211例),比较两组间患者术前基线资料、围手术期血液流变学指标、自体血用量、住院时间和住院期间死亡率的差别,并计算其P值。根据手术分类的输血概率由小到大将骨盆骨折/多发伤;
颈椎病;
其他骨折;
椎体骨折/椎体结核/脊髓损伤;
膝关节置换术/膝关节炎;
腰椎间盘突出/腰椎滑脱/腰椎管狭窄;
股骨骨折/坏死和胸、腰椎退行性病变/脊柱侧弯依次赋值,并视为等级资料。
所有术前Hb、血小板(PLT)数、凝血酶原时间(PT)、部分凝血活酶时间(APTT)、纤维蛋白原(FIB)和D-二聚体为入院第一次检查结果,所有术后Hb、PLT、PT、APTT、FIB和D-二聚为术后48 h内距离手术最近一次检查结果。
所有患者自体输血均为术中自体输血,由麻醉医生评估并操作,本着减少异体用血,保障输血安全的初衷,我院骨科手术无自体输血禁忌证的患者经患者或家属同意后均采用术中自体血液回收,本研究598例患者中采用自体血的患者为388例,占比64.9%。所用自体血液回收分离机(型号XTRA)购于上海索林医疗有限公司。
3 统计学分析 本研究所有数据统计分析均使用SPSS 26.0完成,P<0.05表示有统计学意义。计量资料用均值±标准误(mean±SME)或均值(最小值-最大值)[mean(min-max)]表示,计数资料用百分比(例数)表示。计量资料两组间比较采用t检验,多组间比较采用方差分析;
计数资料两组间比较采用卡方检验。选择老年骨科手术患者输血组和未输血组两组比较P<0.1的变量、手术分类和自体输血量等,建立多重多元logistics回归方程,模型1纳入因素包括:年龄,性别,术前Hb,术前纤维蛋白原,心脏疾病,肺部疾病,低蛋白血症,肾功能不全,骨质疏松,脑梗塞病史,静脉血栓;
模型2纳入因素包括:术前Hb、脑梗塞病史、术中出血、术后Hb、骨科手术分类;
模型3纳入因素包括:术前Hb、脑梗塞病史、术中出血、术中自体输血、骨科手术分类、术后D -二聚体、术后纤维蛋白原,最终分析得出影响老年骨科手术患者异体输血的主要因素。
1 老年骨科住院患者基本情况 本研究纳入≥60岁骨科入院患者共648人,平均年龄75.7岁,女性占比66.4%,入院平均Hb为118.4 g/L。住院期间接受手术患者598人,考虑基线生理储备,康复潜力和可能发生的手术合并症,部分患者无法耐受手术被迫或主动选择保守治疗(50人)。保守治疗组患者的平均年龄显著高于手术患者(80.6vs.75.3,P<0.001),术前贫血更严重(98.4vs.120.1,P<0.001),住院期间死亡率显著高于手术组(22%vs.1%,P<0.001)。手术组患者平均自体血用量为126 mL,异体血用量为红细胞2.1 U,血浆57.4 mL;
保守治疗患者平均用血量为红细胞2.6 U,血浆92 mL(表1)。

表1 648例老年骨科患者基线资料
2 老年骨科患者手术分类与用血概况 根据疾病分类和手术用血特点,本研究将598例老年骨科手术患者分为8组,其中:腰椎间盘突出/腰椎滑脱/腰椎管狭窄(96例,16.1%);
膝关节置换术/膝关节炎(37例,6.2%);
颈椎病(24例,4.0%);
椎体骨折/椎体结核/脊髓损伤(23例,3.8%);
胸、腰椎退行性病变/脊柱侧弯(4例,0.7%);
骨盆骨折/多发伤(4例,0.7%);
股骨骨折/坏死(356例,59.5%);
其他骨折(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折:54例,9.0%)。
分析各组手术患者围术期异体输血患者比例,得出各组的异体输血用血概率由低到高依次为:骨盆骨折/多发伤25%;
颈椎病29.2%;
其他骨折(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折)50%;
椎体骨折/椎体结核/脊髓损伤52.2%;
膝关节置换术/膝关节炎56.8%;
腰椎间盘突出/腰椎滑脱/腰椎管狭窄63.5%;
股骨骨折/坏死71.6%;
胸、腰椎退行性病变/脊柱侧弯75%。不同类型手术患者自体输血量(P<0.001),异体红细胞(P=0.003)、血浆输注(P<0.001)和异体输血率(P<0.001)均有显著性差异。胸、腰椎退行性病变/脊柱侧弯手术平均异体红细胞用量最大,为3.5 U;
平均异体血浆(131.3 mL)和术中自体血液(288.1 mL)回输用量最多者均为腰椎间盘突出/腰椎滑脱/腰椎管狭窄手术(表2)。

表2 老年骨科患者手术分类及输血概况(n=598)
3 老年骨科手术患者异体输血的影响因素 根据患者住院期间是否输注异体血液,将598例老年骨科手术患者分为输血组(387例)和未输血组(211例),比较两组间患者基线资料,血液流变学结果,自体输血量、住院时间和住院期间死亡率等,结果发现,输血组较未输血组患者平均年龄更大(76.9vs.72.5,P=0.001);
心脏病(28.9%vs.19.9%)、肺部疾病(32%vs.19%)、肾功能不全(5.9%vs.1.9%)、骨质疏松(69.5%vs.56.4%)、脑梗塞病史(53.5%vs.36.5%)和静脉血栓(5.2%vs.1.4%)可能导致患者异体输血风险增高(P<0.05);
术前(Hb:115vs.129,P<0.001)和术后(Hb:105.3vs.108.7,P=0.02)贫血、术后较低水平纤维蛋白原(3.6vs.3.8,P=0.035)和术后D-二聚体增高(4.1vs.2.6,P<0.001)均有可能导致老年骨科患者异体输血风险增大;
术中出血量增多导致异体输血风险增大(458.3vs.291.9,P<0.001),与此同时,本研究发现异体输血患者较未输血患者住院时间显著延长(27.1vs.23.5,P=0.002)(表3)。
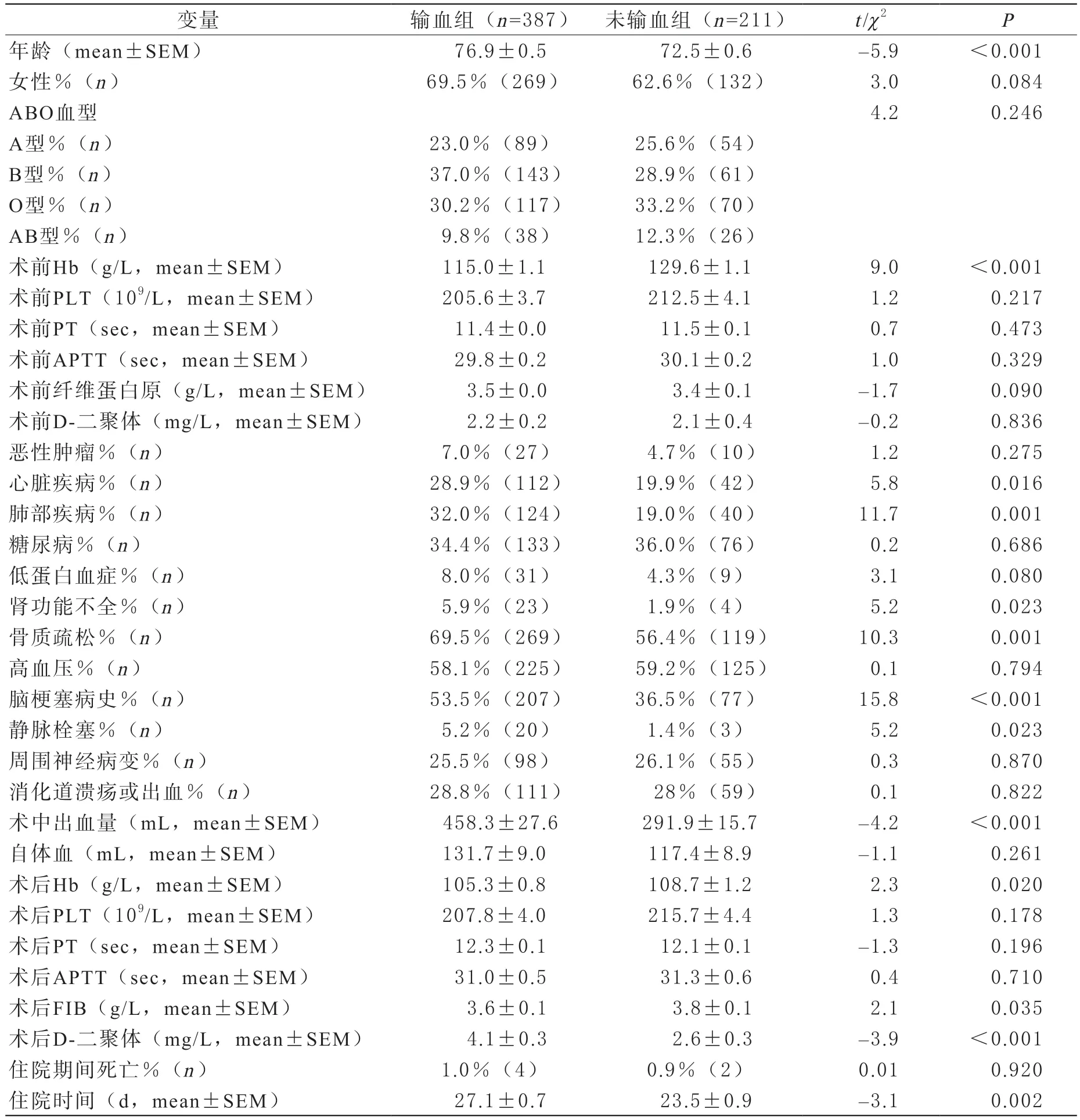
表3 598例老年骨科手术患者异体输血影响因素分析
建立多重多元logistics回归模型,分析影响老年骨科手术患者围手术期是否输注异体血液的主要因素,模型1纳入因素包括:年龄,性别,术前Hb,术前纤维蛋白原,心脏疾病,肺部疾病,低蛋白血症,肾功能不全,骨质疏松,脑梗塞病史,静脉血栓;
模型2纳入因素包括:术前Hb、脑梗塞病史、术中出血、术后Hb、骨科手术分类;
模型3纳入因素包括:术前Hb、脑梗塞病史、术中出血、术中自体输血、骨科手术分类、术后D-二聚体、术后纤维蛋白原,回归方程最终计算得出的影响异体输血的变量为术前Hb(OR:0.948,P<0.001)、脑梗病史(OR:1.844,P=0.034)、术中出血量(OR:1.005,P<0.001)、术中自体输血量(OR:0.995,P=0.005)、骨科手术分类(OR:1.466,P<0.001)和术后D-二聚体(OR:1.111,P=0.038)。(表4)

表4 Logistics回归分析老年骨科手术患者异体输血影响因素(n=598)
本研究纳入648例年龄≥60岁的老年骨科住院患者,其平均年龄75.7岁,女性占比66.4%,其中住院期间接受手术患者598例,50例患者因多种原因未接受手术而选择保守治疗。本研究发现保守治疗患者的平均年龄80.6岁显著大于手术患者的平均年龄75.3岁,保守治疗组存在更为严重的术前贫血,住院期间死亡率也显著高于手术组患者,但整个住院期间异体输血量两组间无显著差别。高龄被明确定义为增加老年患者骨折死亡率的危险因素[16]。此外,较低的基线生理储备、较差的康复潜力和存在的医疗合并症都增加了老年患者骨折后的死亡率,接受保守治疗的存活患者比例较低可能归因于心肺并发症的风险增加,包括肺炎和心脏骤停,导致长时间卧床休息等[16-17]。
多重多元回归分析结果显示,术前Hb(OR:0.948,P<0.001)和术中自体输血量(OR:0.995,P=0.005)为影响异体输血的独立保护性因素;
脑梗病史(OR:1.844,P=0.034)、术中出血量(OR:1.005,P<0.001)、骨科手术分类(输血概率由低到高;
OR:1.466,P<0.001)和术后D -二聚体(OR:1.111,P=0.038)为异体输血的风险因素。
择期手术患者,均需要提前向输血科提交手术用血计划单,输血科根据用血计划提前准备相关血液成分,在保证临床用血同时,尽量减少血液的过期报废,是输血科的重要职责。老年人群普遍存在贫血情况,且随年龄增长,贫血率逐渐升高,一项针对2 412例住院患者的研究发现,老年(年龄≥60岁)男性贫血发生率为23.7%,女性为22.9%[18]。骨科手术涉及骨和肌肉等血供丰富的组织,手术所致的失血量较大,而老年患者由于营养不良,合并其他多种慢性疾病等原因,导致术前贫血比例增高,手术难度增大。在贫血患者手术时机选择方面,相关指南[19]提出,术前贫血患者经综合治疗,贫血得到纠正或改善后可进行手术,建议择期手术在无活动性、隐性出血,Hb≥100 g/L时进行。因此,部分病人需术前及时输血才能继续手术治疗。本研究老年骨科患者入院贫血率为男性36.6%(Hb<120 g/L),女性35.5%(Hb<110 g/L)。由此可见,老年骨科入院患者贫血比例高于其他住院患者,结合骨科手术出血风险和老年人贫血特点与生理储备不足[8],导致其输血风险增高,为输血科供血造成一定压力。本研究结果显示,异体输血老年骨科患者住院时间较未输血组显著延长(27.1vs.23.5 d,P=0.002),文献报道,老年骨折手术患者可能需要更多的医疗资源来恢复贫血,并导致住院时间延长和老年患者更大的费用[20-22]。与以往研究类似[12-13],本研究老年患者术前Hb 水平、术中自体输血量、术中出血量和骨科手术分类是影响老年骨科手术患者住院期间异体输血的独立因素,对于提前预估此类患者围术期用血风险,提高输血科供血预判和合理分配血能力具有重要意义。
本研究根据老年骨科手术分类和用血特点,将598例手术病人分为腰椎间盘突出/腰椎滑脱/腰椎管狭窄;
膝关节置换术/膝关节炎;
颈椎病;
椎体骨折/椎体结核/脊髓损伤;
胸、腰椎退行性病变/脊柱侧弯;
骨盆骨折/多发伤;
股骨骨折/坏死;
其他骨折(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折)8类,其中手术比例最高的是股骨骨折/坏死占59.5%,其次为腰椎间盘突出/腰椎滑脱/腰椎管狭窄16.1%,其余六类手术占比均小于10%。分析各类手术的异体输血概率,输血概率由低到高依次为:骨盆骨折/多发伤25%;
颈椎病29.2%;
其他骨折(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折)50%;
椎体骨折/椎体结核/脊髓损伤52.2%;
膝关节置换术/膝关节炎56.8%;
腰椎间盘突出/腰椎滑脱/腰椎管狭窄63.5%;
股骨骨折/坏死71.6%;
胸、腰椎退行性病变/脊柱侧弯75%。其中平均异体红细胞用量最多的为胸、腰椎退行性病变/脊柱侧弯3.5U。
本研究结果显示,术中出血量是老年骨科手术患者围术期异体输血的风险因素,术中自体输血是保护性因素,除此之外,脑梗塞病史可能导致老年骨科手术患者围术期异体输血风险增高,本研究纳入的598例老年骨科手术患者中,有脑梗塞病史者达47%,其中异体输血组患者中有脑梗塞病史者达53.5%。脑梗塞又称缺血性脑卒中,是指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织缺血性坏死或软化。脑梗塞恢复期或陈旧性脑梗塞病史患者依照相关指南长期服用抗血小板聚集药物[23],本研究择期手术患者按要求停用抗凝药物一周后再手术,分析原因可能是抗凝药物的使用导致骨折患者术前出血量更多间接增大住院期间异体输血风险,脑梗塞病史患者术前Hb平均值117.6 g/L,显著低于无脑梗塞病史患者(122.3 g/L,P=0.005)。因此,对于老年骨科手术患者,脑梗塞病史是影响其围术期输血的重要风险因素。
D-二聚体是溶栓系统有序分解血栓形成的可溶性纤维蛋白降解产物。手术本身或其他原因导致内皮细胞破坏释放出组织因子,可导致凝血酶的突然产生和凝血激活,研究表明,D-二聚体是一种有价值的凝血和纤溶激活标志物[24],被广泛研究用于诊断静脉血栓栓塞(VTE),确定VTE患者的最佳抗凝时间,诊断和监测弥散性血管内凝血,并作为识别VTE高危患者的辅助手段,D-二聚体水平的量化在指导治疗中具有重要作用。由于D-二聚体只有在交联纤维蛋白形成和降解时才会产生,被认为是凝血和纤溶系统激活的全局标志,也是血栓活性的间接标志。作为凝血和纤溶激活的标志,D-二聚体水平提供了血栓活性的快速评估[25]。本研究结果显示,术后D-二聚体水平增高加重了老年骨科手术患者住院期间异体输血风险,提示,老年骨科术后凝血和纤溶系统的过度激活本身或临床医生的抗凝决策可能导致患者出血风险增加,进一步对异体输血的需求增加,其机制仍有待探索。
综上,输血是部分手术必不可少的治疗手段,同时,也具有一定风险性[26-27]。本研究发现影响老年骨科手术患者住院期间异体输血的保护性因素有,术前Hb g/L(OR:0.948,P<0.001)和术中自体输血量mL(OR:0.995,P=0.005);
风险性因素为脑梗病史(OR:1.844,P=0.034)、术中出血量mL(OR:1.005,P<0.001)、骨科手术分类(输血概率由低到高:骨盆骨折/多发伤;
颈椎病;
其他骨折(肱骨骨折/髌骨骨折/腓骨骨折/桡骨骨折/踝关节骨折/胫骨骨折/锁骨骨折);
椎体骨折/椎体结核/脊髓损伤;
膝关节置换术/膝关节炎;
腰椎间盘突出/腰椎滑脱/腰椎管狭窄;
股骨骨折/坏死;
胸、腰椎退行性病变/脊柱侧弯;
OR:1.466,P<0.001)和术后D-二聚体mg/L(OR:1.111,P=0.038)。老年患者常合并其他多种慢性疾病,结合营养不良,吸收较差等原因贫血比例较高,骨折或手术的老年患者异体输血风险显著增加,给输血科血液供给造成较大压力。为保证患者围术期用血安全,本研究提出老年骨科围术期用血的可预测性,临床医师科根据相关保护性或风险性因素全面评估管理患者用血,着重关注老年骨科患者术前贫血情况,脑梗病史(抗凝药物使用情况),结合手术类型,合理预估术中用血量,术后着重观察D-二聚体变化,整体把控患者异体输血情况,尽量采用术中自体血液回输,缓解供血压力的同时,降低异体输血风险。
利益冲突所有作者均声明不存在利益冲突
猜你喜欢异体二聚体自体降钙素原、D-二聚体联合SOFA评分对脓毒症预后的评估价值天津医科大学学报(2021年4期)2021-08-21同种异体富血小板血浆治疗糖尿病慢性创面的疗效观察感染、炎症、修复(2021年1期)2021-07-28自体血清在干眼症治疗中的应用进展中医眼耳鼻喉杂志(2021年1期)2021-07-22术前营养状况对胆道闭锁Kasai术后自体肝生存的影响天津医科大学学报(2021年3期)2021-07-21VIDAS 30荧光分析仪检测血浆D-二聚体的性能验证现代仪器与医疗(2021年2期)2021-07-21不孕症女性IVF助孕前后凝血四项及D二聚体变化与妊娠结局昆明医科大学学报(2021年1期)2021-02-07D-二聚体及纤维蛋白原降解物水平与急性ST段抬高型心肌梗死相关动脉自发再通的相关性研究心肺血管病杂志(2020年5期)2021-01-14释甲骨文“朕”字的一种异体写法汉字汉语研究(2019年2期)2019-08-27历组、宾组同卜一事新例——兼谈字的异体归属及释读问题汉字汉语研究(2019年4期)2019-03-04脂肪推土机 Bulldozer “自体脂肪填充”大揭秘!Coco薇(2015年10期)2015-10-19